Chapitre 6. Évaluation pré-ECT
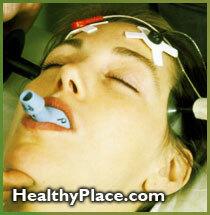 Bien que les composantes de l'évaluation des patients pour l'ECT varient au cas par cas, chaque établissement devrait avoir un ensemble minimal de procédures à entreprendre dans tous les cas (Coffey 1998). Un historique psychiatrique et un examen, y compris la réponse passée à l'ECT et à d'autres traitements, sont importants pour s'assurer qu'il existe une indication appropriée pour l'ECT. Des antécédents médicaux et un examen soigneux, axés en particulier sur les systèmes neurologique, cardiovasculaire et pulmonaire, ainsi que sur les effets des inductions d'anesthésie précédentes, sont cruciales pour établir la nature et la gravité des des risques. Une enquête sur les problèmes dentaires et une brève inspection de la bouche, la recherche de dents lâches ou manquantes et la présence de prothèses dentaires ou d'autres appareils doivent être effectuées. L'évaluation des facteurs de risque avant l'ECT doit être effectuée par des personnes privilégiées pour administrer l'anesthésie ECT et ECT. Les résultats doivent être documentés dans le dossier clinique par une note résumant les indications et les risques et suggérant toute les procédures d'évaluation, les modifications des médicaments en cours (voir le chapitre 7) ou les modifications de la technique d'ECT qui peuvent être indiquées. Des procédures pour obtenir un consentement éclairé doivent être suivies.
Bien que les composantes de l'évaluation des patients pour l'ECT varient au cas par cas, chaque établissement devrait avoir un ensemble minimal de procédures à entreprendre dans tous les cas (Coffey 1998). Un historique psychiatrique et un examen, y compris la réponse passée à l'ECT et à d'autres traitements, sont importants pour s'assurer qu'il existe une indication appropriée pour l'ECT. Des antécédents médicaux et un examen soigneux, axés en particulier sur les systèmes neurologique, cardiovasculaire et pulmonaire, ainsi que sur les effets des inductions d'anesthésie précédentes, sont cruciales pour établir la nature et la gravité des des risques. Une enquête sur les problèmes dentaires et une brève inspection de la bouche, la recherche de dents lâches ou manquantes et la présence de prothèses dentaires ou d'autres appareils doivent être effectuées. L'évaluation des facteurs de risque avant l'ECT doit être effectuée par des personnes privilégiées pour administrer l'anesthésie ECT et ECT. Les résultats doivent être documentés dans le dossier clinique par une note résumant les indications et les risques et suggérant toute les procédures d'évaluation, les modifications des médicaments en cours (voir le chapitre 7) ou les modifications de la technique d'ECT qui peuvent être indiquées. Des procédures pour obtenir un consentement éclairé doivent être suivies.
Les tests de laboratoire requis dans le cadre du bilan pré-ECT varient considérablement. Les patients jeunes et en bonne santé physique peuvent ne nécessiter aucune évaluation en laboratoire. Néanmoins, la pratique courante consiste à effectuer une batterie minimale de tests de dépistage, comprenant souvent un CBC, des électrolytes sériques et un électrocardiogramme. Un test de grossesse doit être envisagé chez les femmes en âge de procréer, bien que l'ECT ne présente généralement pas de risque accru chez les femmes enceintes (voir rubrique 4.3). Certains établissements ont des protocoles selon lesquels les tests de laboratoire sont spécifiés en fonction de l'âge ou de certains facteurs de risque médicaux tels que les antécédents cardiovasculaires ou pulmonaires (Beyer et al. 1998). Les radiographies de la colonne vertébrale ne sont plus systématiquement nécessaires, maintenant que le risque de lésions musculo-squelettiques avec ECT a été largement évité par le recours à la relaxation musculaire, sauf si une maladie préexistante affectant la colonne vertébrale est suspectée exister. L'EEG, la tomodensitométrie cérébrale (TDM) ou l'imagerie par résonance magnétique (IRM) doivent être envisagés si d'autres données suggèrent qu'une anomalie cérébrale peut être présente. Il existe maintenant des preuves que les anomalies trouvées sur les images structurales du cerveau ou l'EEG peuvent être utiles pour modifier la technique de traitement. Par exemple, étant donné que les hyperintensités sous-corticales à l'IRM sont liées à un risque accru de délire post-ECT (Coffey 1996; Coffey et al. 1989; Figiel et al. 1990), une telle découverte pourrait encourager l'utilisation d'un placement unilatéral des électrodes droit et d'un dosage de stimulus conservateur. De même, la découverte d'un ralentissement généralisé sur un EEG pré-ECT, qui a été liée à une plus grande déficience cognitive post-ECT (Sackeim et al. 1996; Weiner 1983) pourrait également encourager les considérations techniques ci-dessus. L'utilisation potentielle des tests cognitifs pré-ECT est discutée ailleurs.
Bien qu’il n’existe aucune donnée sur l’intervalle optimal entre l’évaluation pré-ECT et le premier traitement, l’évaluation doit être effectuée le plus près possible du début du traitement, sachant qu'il doit souvent s'étaler sur plusieurs jours, en raison du besoin de consultations spécialisées, d'attente pour les résultats de laboratoire, de réunions avec le patient et d'autres personnes importantes, et d'autres facteurs. L'équipe de traitement doit être consciente des changements pertinents dans l'état du patient au cours de cet intervalle de temps et doit entreprendre une évaluation plus approfondie, comme indiqué.
La décision d'administrer l'ECT est basée sur le type et la gravité de la maladie du patient, les antécédents de traitement et analyse risques-avantages des thérapies psychiatriques disponibles et nécessite l'accord du médecin traitant, du psychiatre ECT, et consentant. La consultation médicale est parfois utilisée pour obtenir une meilleure compréhension de l'état médical du patient, ou lorsqu'une assistance dans la gestion des conditions médicales est souhaitable. Cependant, demander une «autorisation» pour ECT suppose que ces consultants ont l'expérience ou la formation spéciale nécessaires pour évaluer les risques et les avantages de l'ECT par rapport aux alternatives de traitement - une exigence qui ne rencontré. De même, les déterminations faites par des personnes occupant des postes administratifs concernant la pertinence de l'ECT pour des patients spécifiques sont inappropriées et compromettent les soins aux patients.
RECOMMANDATIONS:
La politique locale doit déterminer les éléments de l'évaluation pré-ECT de routine. Des tests, des procédures et des consultations supplémentaires peuvent être indiqués, sur une base individuelle. Une telle politique devrait inclure tous les éléments suivants:
- antécédents psychiatriques et examen pour déterminer l'indication de l'ECT. L'historique doit inclure une évaluation des effets de tout ECT antérieur.
- une évaluation médicale pour définir les facteurs de risque. Cela devrait inclure les antécédents médicaux, l'examen physique (y compris l'évaluation des dents et de la bouche) et les signes vitaux.
- une évaluation par une personne privilégiée pour administrer l'ECT (ECT psychiatre - Section 9.2), documentée dans le dossier clinique par une note résumant indications et risques et suggérant des procédures d'évaluation supplémentaires, des modifications des médicaments en cours ou des modifications de la technique d'ECT qui peuvent être indiqué.
- évaluation anesthésique, traitant de la nature et de l'étendue du risque anesthésique et avisant de la nécessité d'une modification de la technique en cours, des médicaments ou de l'anesthésie.
- consentement éclairé.
- tests de laboratoire et de diagnostic appropriés. Bien qu'il n'y ait pas d'exigences absolues pour les tests de laboratoire chez un patient jeune et en bonne santé, un hématocrite, du potassium sérique et un électrocardiogramme doivent être envisagés chez la plupart des patients. Il faudrait envisager d'effectuer un test de grossesse chez les femmes en âge de procréer avant le premier ECT. Une évaluation plus approfondie en laboratoire peut être indiquée, en fonction des antécédents médicaux des patients ou de leur état actuel.
suivant:Chapitre 8: Consentement pour ECT
~ tout choqué! Articles ECT
~ articles de bibliothèque sur la dépression
~ tous les articles sur la dépression


